Острый панкреатит – это тяжелая форма воспаления поджелудочной железы. Проявляется опоясывающей болью, болевыми ощущениями или дискомфортом слева в подреберье, нарастающим ухудшением общего состояния. Наиболее часто воспаление поджелудочной железы возникает из-за злоупотребления алкоголем и образования камней в желчном пузыре.
Значение поджелудочной железы в организме необычайно большое. Она весит всего лишь 80-90 граммов, но без неё невозможно нормальное пищеварение и поддержание оптимального уровня сахара в крови. Поджелудочная железа вырабатывает пищеварительные ферменты, необходимые для усвоения пищи, и гормоны (в частности, инсулин), отвечающие за регуляцию сахара в организме. Подробнее про работу поджелудочной железы мы писали здесь.
ПРИЧИНЫ ПАНКРЕАТИТА
Медики выделяют несколько основных причин развития хронического или острого воспаления поджелудочной железы:
- Злоупотребление алкоголем. Около 70% случаев панкреатита связаны с употреблением большого количества спиртного. Риск существенно возрастает, если человек пьёт суррогатные напитки. Избыток алкоголя может привести к панкреонекрозу (гибели клеток поджелудочной) и полному отказу органа.
- Патологии гепатобилиарной системы. Наиболее часто панкреатит развивается у больных с камнями в желчном пузыре, но воспаление поджелудочной железы также может возникнуть на фоне травмы живота, рака поджелудочной железы, стеноза сфинктера Одди и кисты желчного протока.
- Нарушение техники эндоскопии. 4-9% заболеваний встречаются у людей после полученных травм, хирургического вмешательства, эндоскопических манипуляций. В том числе, причиной может являться вирусное заболевание или отравление.
ПАТОГЕНЕЗ
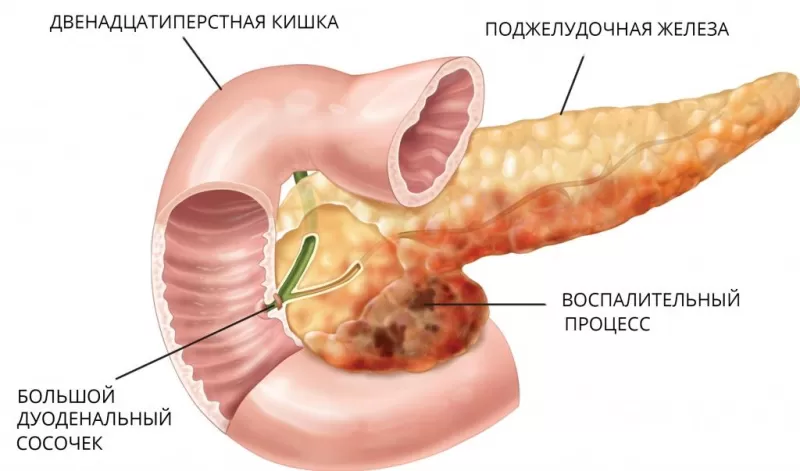
Возникновение панкреатита приводит к тому, что поджелудочная железа начинает переваривать саму себя (этот процесс называют аутолизом). В системе протоков органа образуются кисты и конкременты. При вовлечении в процесс островков Лангерганса падает выработка инсулина. Попадание панкреатических ферментов в системный кровоток приводит к повреждению мозга, легких, почек, других тканей и органов.
Острый панкреатит может вызвать следующие осложнения:
- Острая почечная недостаточность;
- Формирование псевдокист;
- Панкреонекроз;
- Вторичный сахарный диабет;
- Полиорганная недостаточность;
- Гипокальциемия.
СИМПТОМЫ ПАНКРЕАТИТА
Если панкреатит развился в результате патологии гепатобилиарной системы (желчнокаменной болезни, например), то у больного преобладает болевой синдром в верхней части живота, боль может отдавать в лопатку, плечо, в грудной отдел. Неприятные ощущения, как правило, появляются после жирной, жареной пищи, газированных напитков. В период обострения ЖКБ может также наблюдаться желтуха.
Для острого панкреатита характерны сильная боль, не приносящая облегчения рвота рвота, вздутие живота. Болевые ощущения возникают внезапно, они настолько интенсивны, что могут привести к потере сознания. Наблюдается также общее ухудшение состояния: начинается тахикардия, у человека резко падает артериальное давление, бледнеют кожные покровы.
Хронический панкреатит проявляется более мягко: это боли или дискомфорт в левом подреберье, нарушение стула, сухость языка и желтый налёт.
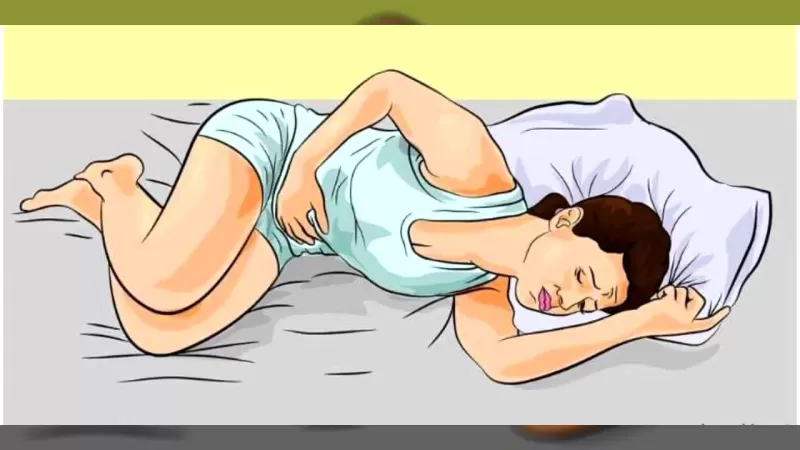
При приступе острого панкреатита необходимо срочно вызвать скорую помощь. В ожидании медиков следует пить много воды и принять обезболивающее (лучше принять парацетамол, так как он более безопасен для ЖКТ). Чтобы немного ослабить боль, пациенту нужно сесть на край стула и слегка наклониться вперед. Ложиться нельзя, это только усугубит болевые ощущения. Можно приложить к левому боку что-то холодное, но ни в коем случае не прикладывайте горячее.
ДИАГНОСТИКА ПАНКРЕАТИТА

Наиболее информативными инструментальными и лабораторными исследованиями являются:
- Исследование панкреатических ферментов в крови (повышение уровня альфа-амилазы и липазы);
- Анализ кала на панкреатическую эластазу-1, чтобы оценить недостаточность внешнесекреторной функции органа;
- МРТ поджелудочной железы - золотой стандарт болезней поджелудочной железы. Используется также метод КТ с внутривенным контрастированием;
- Ретроградная холангиопанкреатография. Чаще используется при подозрении на билиарный панкреатит. Показывает состояние сфинктера Одди, конкременты и стриктуры протоков;
- УЗИ поджелудочной железы. Показывает размеры органа, чёткость контуров и однородность структуры тканей.
ЛЕЧЕНИЕ ПАНКРЕАТИТА
Острая форма панкреатита требует госпитализации, хроническую можно лечить амбулаторно. Пациентам с воспалением поджелудочной железы требуется коррекция питания и образа жизни. Медикаментозная терапия, как правило, включает:
- Обезболивающие препараты для облегчения болевого синдрома;
- Инфузионная терапия. Внутривенное вливание электролитов позволяет предотвратить панкреонекроз у больных острым панкреатитом. Хроническим больным инфузионная терапия показана при обострениях;
- Ферменты. Панкреатические ферменты необходимы для улучшения переваривания пищи и всасывания питательных веществ;
- Антибиотики. Необходимы при остром воспалении для купирования и профилактики инфекции;
- Препараты урсодезоксихолевой кислоты. Применяются для улучшения желчеоттока при гепатобилиарных нарушениях.
ПРОФИЛАКТИКА ПАНКРЕАТИТА
При остром панкреатите прогноз довольно серьёзный. Исход заболевания оценивают по шкале Рэнсона: если у больного присутствует менее трёх признаков, можно говорить об относительно благоприятном течении.
Профилактика панкреатита заключается в ограничении жирной, жареной, тяжелой пищи, алкоголя, а также своевременном лечении желчнокаменной болезни.