Рак ануса является злокачественной опухолью конечного отдела толстого кишечника. Он встречается значительно реже, чем другие опухоли желудочно-кишечного тракта. Типичными симптомами являются примесь крови в стуле, боль при дефекации и зуд анальной области. Важно как можно раньше обратиться к врачу и начать лечение. В этом случае значительно возрастают шансы на выздоровление.
Определение, распространенность, классификация
В области ануса слизистая оболочка толстого кишечника переходит в кожу заднего прохода. Поэтому карциномы этой зоны классифицируют как новообразования кожи (плоскоклеточный рак). Их нужно отличать от анального рака, который обычно развивается выше и по морфологическим признакам больше похож на опухоли прямой кишки (аденокарцинома). Обычно размеры новообразований в этой зоне не превышают 3-6 см.
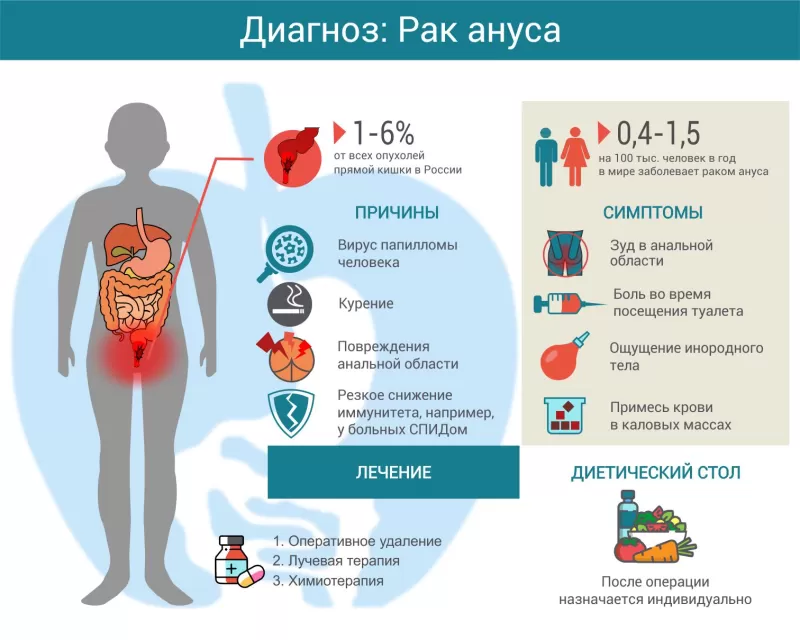
Заболеваемость раком ануса составляет от 0,4 до 1,5 новых случаев на 100 тыс. жителей в год. Большинство пациентов с данной проблемой – это люди старше 50 лет. Гомосексуальные половые связи повышают распространенность рака ануса среди мужчин в 35 раз, ВИЧ-инфекция – в 2 раза.
Различают четыре стадии опухоли заднего прохода:
- T1: опухоль имеет размеры 2 см или менее 1/3 от окружности анального канала, растет поверхностно, без инфильтрации в окружающие ткани;
- T2: размер более 2 см, но не превышает 5 см или 1/3 окружности анального канала, есть прорастание в сфинктер ануса;
- T3: опухоль более 5 см, прорастание в прямую кишку;
- Т4: новообразование любого размера с распространением на соседние структуры (мышцы, кости и т. д.) и органы (влагалище, мочеиспускательный канал, мочевой пузырь).
Определение степени рака имеет важное прогностическое значение. Так, на ранних стадиях можно добиться полного излечения, при запущенных формах болезни шансов на выживаемость значительно меньше.
Причины
По мнению большинства специалистов, развитие рака ануса вызвано вирусом папилломы человека (ВПЧ). Заражение обычно происходит половым путем и приводит к развитию аногенитальных бородавок (остроконечных кондилом). Последние представляют собой доброкачественные новообразования, которые, однако, могут переходить в так называемую интраэпителиальную неоплазию (предраковое состояние). При определенных условиях может происходить малигнизация, то есть преобразование в злокачественную опухоль.
Другими причинами рака ануса являются:
- резкое снижение иммунитета, например, у больных СПИДом;
- анальный секс;
- повреждения анальной области (эрозии, трещины, свищи в области заднего прохода);
- курение.
Симптомы
Новообразование заднего прохода может проявляться различными симптомами, часто неспецифичными:
- зуд в анальной области;
- примесь крови в каловых массах;
- боль во время посещения туалета;
- ощущение инородного тела;
- потеря контроля над дефекацией;
- запоры.
При появлении указанных симптомов необходимо как можно раньше обратиться к врачу. Особенно если удается самостоятельно пропальпировать новообразование в области заднего прохода. Не нужно откладывать визит в больницу, а тем более заниматься самолечением с использованием народных средств.
Диагностика
Лечением и диагностикой данной патологии занимается проктолог. После подробного анализа жалоб и анамнеза заболевания проводится пальцевое исследование заднего прохода и прямой кишки. Уже на этом этапе удается выявить большую часть опухолей.
В диагностически неясных случаях и для подтверждения диагноза назначают дополнительные исследования:
- трансректальное УЗИ прямой кишки и паховых лимфоузлов;
- ректоскопию;
- компьютерную или магнитно-резонансную томографию брюшной полости.
Обычно ультразвуковое исследование и эндоскопия необходимы для определения размеров опухоли и степени прорастания в окружающие ткани. КТ и МРТ выявляют регионарные и отдаленные метастазы, степень поражения соседних органов опухолью. Дифференциальный диагноз проводят с хроническим геморроем, язвами, эрозиями, трещинами прямой кишки, парапроктитом.
Лечение
Терапия зависит от локализации и распространения опухоли. Рак ануса в целом имеет более благоприятный прогноз, чем типичные новообразования толстого кишечника и прямой кишки.
В данном случае используют следующие варианты лечения:
- хирургическое удаление опухоли;
- химиотерапию;
- облучение (радиолечение).
Хирургическое удаление
Показано при относительно мелких и поверхностных новообразованиях до пяти сантиметров. Если нет метастазов в лимфатические узлы или прорастания в глубину анального канала, то зачастую достаточно лишь локального удаления. Дальнейшая терапия не требуется.
Для иссечения опухоли используют следующие методики:
- Локальная эксцизия (вырезание). Технически заключается в удалении части ануса, пораженной раком. При этом сам анальный сфинктер не затрагивается. Проводится при маленьких опухолях на ранних стадиях.
- Брюшно-промежностная резекция. Удаляют анус, прямую кишку и часть толстого кишечника. Одновременно создается колостома – искусственный задний проход. Методика показана на поздних стадиях болезни, при рецидивах или отсутствии эффекта после химиолучевой терапии.
Комбинированная химиотерапия
Необходима при крупных опухолях ануса, инфильтрации в прилежащие ткани, метастазах. Первоначально проводят облучение самого новообразования и лимфатических узлов. В последние годы предпочтение отдают так называемой радиационной терапии с модуляцией интенсивности. Эта процедура позволяет облучать опухоль более целенаправленно и интенсивно, не повреждая окружающие ткани.
Одновременно назначают химиотерапевтические препараты − цитостатики. Последние оказывают токсическое действие на клетки, которые быстро делятся, в частности раковые. Современные цитостатики имеют меньше побочных эффектов, лучше переносятся пациентами. Такие частые проблемы, как нарушение мочеиспускания или диарея, обычно носят временный характер и проходят после окончания лечения.
Медицинские исследования показывают, что комбинированная химиолучевая терапия намного эффективнее монотерапии облучением. Благодаря такому подходу многим пациентам с аденокарциномой ануса удается избежать операции с созданием колостомы. Это означает снижение количества осложнений и улучшение качества жизни.
Прогноз
Чем раньше выявлен рак ануса, тем выше шансы на выздоровление. Пятилетняя выживаемость больных зависит от стадии заболевания:
- мелкие опухоли Т1-Т2 − 85%;
- крупные новообразования Т3-Т4 − приблизительно 50%.
После проведенного лечения нужны регулярные контрольные осмотры. Это необходимо для более раннего выявления рецидивов рака. Первые два года потребуется ежеквартально посещать врача и делать ректоскопию.
Профилактика
Рак ануса невозможно предотвратить полностью. Учитывая роль папилломавируса в возникновении данного заболевания, следует избегать случайных половых связей. Нужно использовать презервативы, особенно во время анального секса. Отдельные группы пациентов, например, с ВИЧ или после трансплантации органов, должны проходить регулярный скрининг для раннего выявления вируса папилломы человека.
В большинстве стран Европы проводится вакцинация против некоторых типов ВПЧ. Ее рекомендуют женщинам до 18 лет. Проведенные исследования подтверждают, что такая вакцина действительно обеспечивает высокую защиту от заболеваний, вызванных папилломавирусом (рак ануса или шейки матки).