Асцит – это накопление свободной жидкости в полости живота, внешне проявляющееся его сильным выпиранием. Данное состояние может возникать как осложнение целого ряда заболеваний и ведет к росту давления в брюшной полости, что в свою очередь ведет к тяжелым последствиям для лёгких и сердца, негативно отражается на обмене веществ.
Водянка живота может иметь как молниеносное развитие (несколько дней), так и длительное (на протяжении нескольких недель и даже месяцев).
Виды и степени
Существуют несколько степеней асцита по объему имеющейся жидкости:
-
Небольшой – не более 3 литров
-
Умеренный – 3–10 литров
-
Массивный – 10–20 литров.
Необходимо отметить, что видимой водянка становится при накоплении более 1,5 литров воды в животе.
Асцитическая содержимое может быть как не инфицированным, так и бактериально зараженным.
По качеству реакции на применяемое лечение водянка бывает:
-
Транзиторной – проходит на фоне диетотерапии, приёма лекарств и питьевого режима и сопровождается улучшением состояния пациента. Может возникнуть вновь при обострении вызвавшего её заболевания или никогда не появиться в последующем;
-
Стационарной – небольшой объем жидкости сохраняется постоянно, несмотря на правильную методику ведения;
-
Резистентной – лечение не помогает ни избавиться от водянки, ни уменьшить количество накопившейся жидкости.
-
Напряженный – даже на фоне применяемого лечения объём воды внутри полости брюшины неуклонно растет.
Этиология
Также среди факторов, способствующих накоплению воды в полости живота, можно выделить случаи застоя в системе нижней полой вены (хронический перикардит, недостаточность правого сердечного желудочка), различного рода воспаления, состояния, сопровождающиеся белковой недостаточностью (например, голодание), почечные синдромы и заболевания.
Следует отметить, что водянка может появиться и в раннем детском возрасте, как врожденная патология или приобретенное осложнение.
Факторами риска появления данной патологии могут служить:
-
Злоупотребление алкоголем
-
Употребление наркотиков (уколы), татуаж при использовании некачественно стерилизованных инструментов, оперативные и инъекционные методики без лицензии или в сомнительных клиниках (любые процедуры, где есть риск заражения вирусным гепатитом)
-
Ожирение, повышенное значение уровня холестерина.
Патогенез
В норме, при отсутствии каких-либо заболеваний в брюшной полости постоянно находится небольшое количество жидкости, но она не накапливается, а всасывается при помощи брюшины. При развитии патологических состояний свободной жидкости образуется больше, а возможности её всасывания снижаются. Чем больше жидкости скапливается при водянке, тем сильнее сдавливаются окружающие органы и ткани и усугубляется само заболевание.
Так, при циррозе печень увеличивается в объеме за счет гибели клеток, из которых она состоит, и появления фиброзной ткани. Увеличенный орган сдавливает воротную вену и кровь не может нормально циркулировать, вода, не находя выхода, начинает пропотевать сквозь венозную стенку в брюшную полость. Накопившаяся жидкость ещё больше давит на сосуд и возникает порочный круг. Белковая недостаточность, возникающая как следствие нарушения белковообразовательной функции печени и снижение онкотического давления (которое удерживает воду в кровеносном русле), усугубляет процесс.
Слабая сердечная мышца не может перекачивать весь объем циркулирующей крови, возникают застойные явления в сосудах. В результате возросшего давления вода выходит из русла кровеносных сосудов и образуется асцит.
При болезнях почек вода выходит через стенку кровеносных сосудов за счет роста артериального и снижения онкотического (создаваемого белками крови) давления.
При злокачественных новообразованиях механизмы появления лишней жидкости в животе могут быть различными от сдавления опухолью магистральных сосудов до белковой недостаточности.
Прогрессирование заболевания сопряжено с нарушениями основных функций брюшины (защита, всасывание жидкости и её выделение, барьер для вредных веществ), что отражается и на работе лимфатической системы.
Симптомы
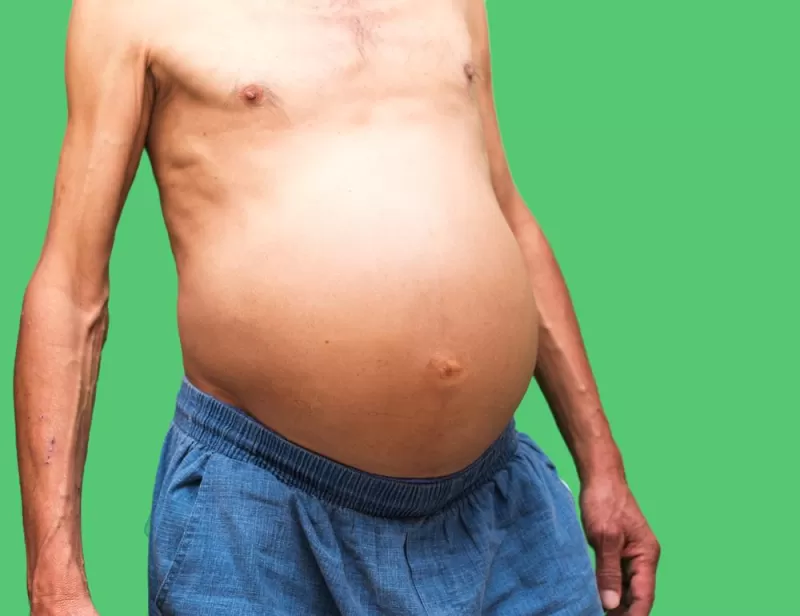
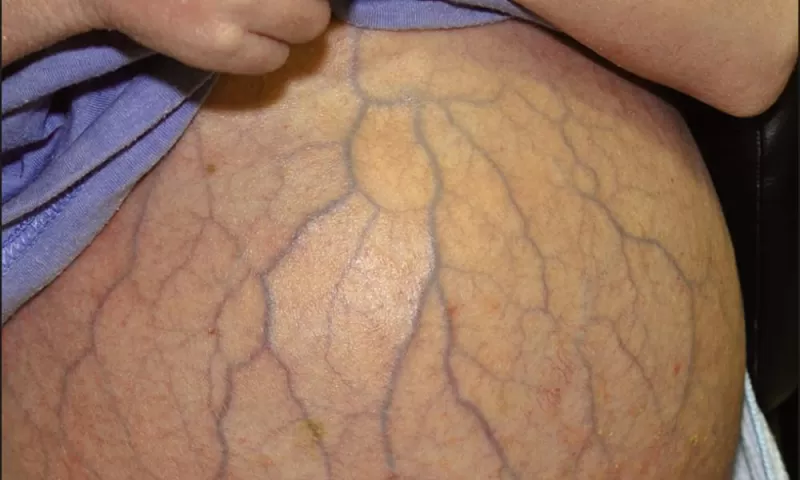
Основное проявление асцита – увеличение объема живота, его раздутость, выпячивание пупка. Пациенты могут жаловаться на трудности с застегиванием ремня брюк.
Появляется отечность нижних конечностей. Больные отмечают затруднение в поворотах туловища, его сгибании, наклонах. В положении лежа образуется так называемый “лягушачий живот”, то есть свисание его по бокам.
Присутствуют жалобы на одышку, ощущение тяжести.
Симптомы водянки сопровождаются проявлениями основного заболевания, её вызвавшего.
Диагностика
На приеме у врача больному лучше сразу сообщить о наличии у него патологий печени, почек, сердца, злокачественных новообразований, если ему о них известно.
Осмотр позволяет без труда поставить диагноз асцит:
-
Значительно увеличенный в объеме живот с проступающими на коже расширенными венами, выпяченный пупок
-
При положении пациента лежа на спине — симптом “лягушачьего живота”.
При постукивании по животу слышится тупой звук, как “по дереву”.
При прослушивании стетофонендоскопом не слышны шумы кишечника из-за наличия большого объема жидкости.
При пальпации, если положить одну ладонь сбоку живота, а второй производить волнообразные движения с противоположной стороны, будут ощущаться колебания воды в полости живота.
УЗИ-диагностику проводят с целью обнаружения свободной воды в брюшной полости, а также выявления изменений в структуре органов и опухолей.
Эхокардиография показана при необходимости оценить работу сердца, определить его размеры.
Из инструментальных исследований можно провести также компьютерную или магнитно-резонансную томографию, рентгенографию органов грудной полости (для диагностики туберкулеза, опухолей легких), ангиографию (для оценки состояния сосудов).
В ряде случаев применяется диагностическая лапароскопия.
В лабораторных анализах возможно снижение количества тромбоцитов (при нарушении функции печени), увеличение СОЭ (при воспалении). Врач оценивает биохимический анализ крови, коагулограмму, общий анализ мочи.
Лечение
Прежде всего стоит начать с лечения основного заболевания, повлекшего развитие асцита.
Терапия самой водянки сводится к выведению лишней воды из брюшной полости.
Начинают с консервативной терапии. Применяют мочегонные препараты с постепенным увеличением их дозировки и средства для восстановления водно-электролитного равновесия. В обязательном порядке назначается диета с ограничением соли или совсем без неё (в зависимости от степени асцита), питьевой режим с минимальным количеством жидкости. Контроль электролитного состава крови обязателен на всех этапах лечения.
Из лекарственных препаратов рекомендованы гепатопротекторы на основе урсодезоксихолевой кислоты (Урсосан), применяемые для защиты клеток печени от повреждающего действия токсических соединений и восстановления работы органа, сосудоукрепляющие средства, витамины (например, витамин А, рутин, аскорбиновая кислота). Для коррекции белковой недостаточности используют белоксодержащие препараты (альбумин, плазму крови). При инфицированном асците назначают антибактериальные средства.
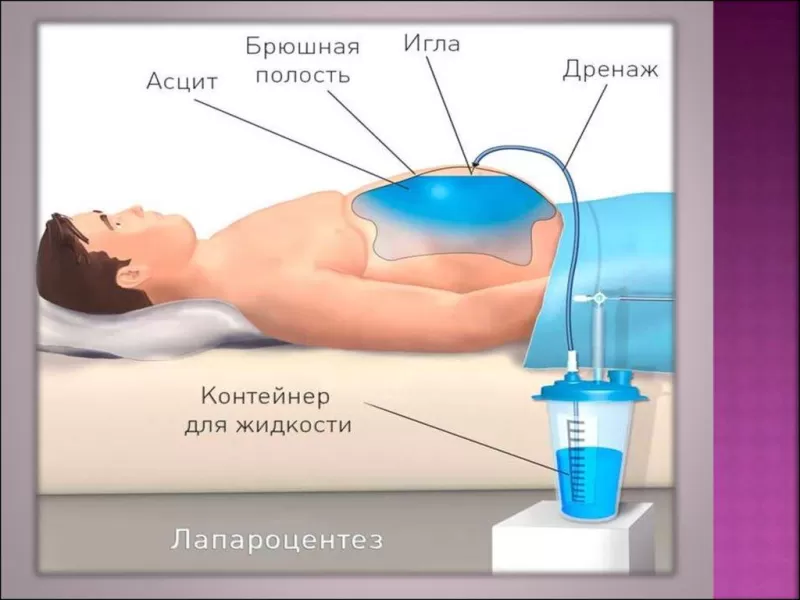
При неэффективности консервативных методов приступают к оперативному лечению. Проводят пункцию (прокол) брюшной стенки, через который устраняется лишняя жидкость. Такая процедура носит название лапароцентез. Важно, чтобы скорость выведения жидкости за один раз не превышала 4-6 литров, иначе это может вызвать резкое падение давления и спазм сосудов. Повторные пункции могут спровоцировать воспалительные явления в брюшине, поэтому если требуется больше одной процедуры, устанавливают специальный катетер.
В наиболее трудных случаях требуется рассмотрение вопроса о пересадке печени.








Авторизуйтесь, чтобы написать комментарий:
Или оставьте его анонимно:
Добавить комментарий