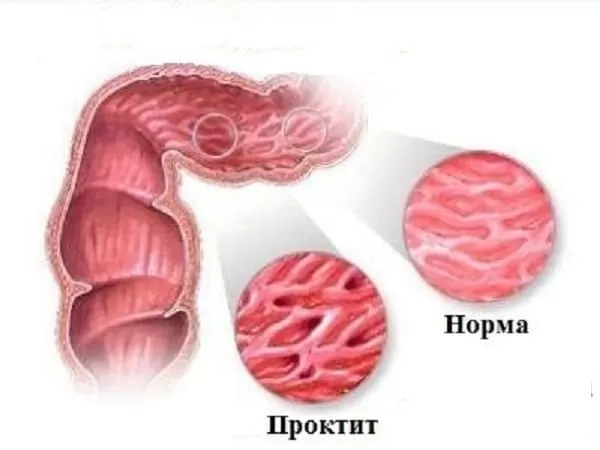
Проктит – воспаление слизистой оболочки толстой кишки. Оно может протекать изолированно или с вовлечением слизистой (проктосигмоидит). Причины воспаления многообразны – от травмирования инородными телами до системных поражений (проктит при болезни Крона или неспецифическом язвенном колите) или возбудителей, передающихся половым путем. Из-за разнообразия причин пациенты с проктитом могут наблюдаться у врачей различных специальностей, поэтому достоверной статистики по распространенности этого заболевания не существует.
Причины проктита
Воспаление слизистой оболочки может быть вызвано:
- травмой;
- инфекцией;
- паразитарной инвазией;
- попаданием химических веществ;
- температурным или лучевым ожогом;
- аутоиммунным заболеванием.
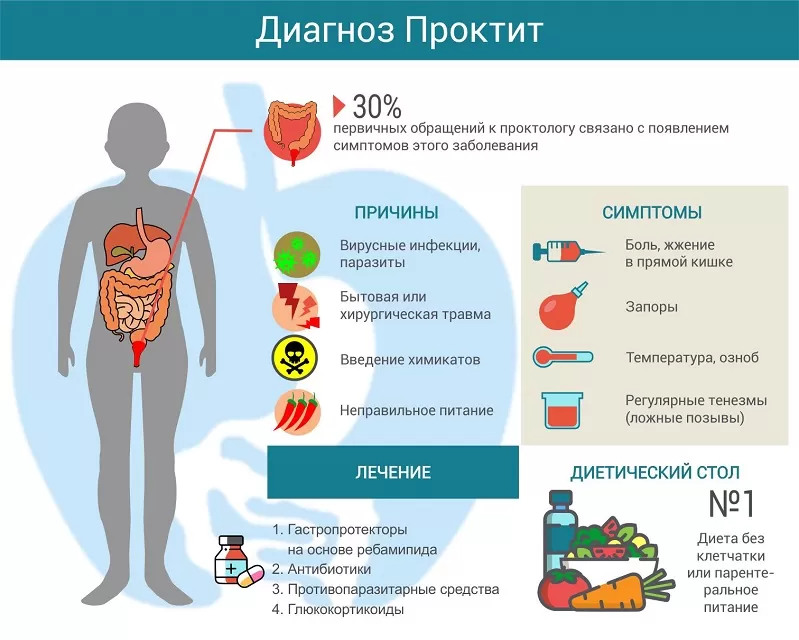
Травмы слизистой оболочки прямой кишки могут появиться из-за неправильно выполненной клизмы, грубого массажа простаты, сексуальных экспериментов. Из-за нестандартных сексуальных практик в кишечник также может попасть инфекция (трихомонады, гонококки, хламидии, вирус простого герпеса и т.д.). Правда, чаще эти патогенные агенты попадают в кишку естественным путем при сальмонеллезе, эшерихиозе дизентерии, энтеровирусной инфекции. В подобных случаях проктит сочетается с воспалением других участков кишечника.
Химические и температурные ожоги кишечника нередки при самолечении, особенно у сторонников народных средств. Например, «от глистов» рекомендуют клизмы с чесноком, луком; для «очищения организма» – с крепким кофе или даже скипидаром. Ни паразиты, ни мифические «шлаки» таким образом не выводятся, зато страдает слизистая прямой кишки. Ожог может случиться и от нерастворившегося кристалла «марганцовки». Именно поэтому её нужно разводить в двух сосудах: сначала в одной посуде делается крепкий раствор, потом его доливают в другую посуду с водой для клизмы.
Лучевые ожоги кишечника возможны при терапии злокачественных опухолей, затрагивающих соседние органы: простаты, мочевого пузыря, шейки матки и т. д.
Проктит также могут спровоцировать аутоиммунные заболевания – болезнь Крона, неспецифический язвенный колит, амилоидоз. В этом случае патологический процесс не ограничивается прямой кишкой.
Отдельно выделяют идиопатический проктит, когда причину воспаления установить не удается.
Классификация
По продолжительности болезни проктит может быть острым и хроническим. По характеру воспалительного процесса выделяют:
- катарально-слизистый (обильный слизистый экссудат);
- катарально-гнойный (гнойные выделения);
- катарально-геморрагический (есть мелкие очаги кровоизлияний);
- гнойно-фибринозный (в воспалительном экссудате – не только гной, но и белки свертывающей системы крови, образующие плотные пленки на поверхности слизистой);
- эрозивный (появляются поверхностные дефекты слизистой);
- язвенный (дефекты распространяются в глубокие слои слизистой оболочки);
- полипозный;
- атрофический;
- гипертрофический проктит.
Симптомы проктита
Острый проктит развивается быстро и бурно: появляются боли или жжение в области крестца, ануса, реже – поясницы, которые усиливаются при дефекации; мучительные ложные позывы. Стул учащается, в кале появляется слизь, гной или кровь.
Хронический проктит проявляется не так выражено: боли обычно не беспокоят, пациент жалуется на зуд или жжение, возможно появление слизи или гноя в кале.
Осложнения
При эрозивном или язвенном процессе возможны кровотечения, которые могут не нести опасности для жизни сами по себе, но приводить к анемии из-за регулярной кровопотери.
Прободение кишки приводит к каловым затекам и пельвиоперитониту. Возможно формирование прямокишечно-пузырных и прямокишечно-влагалищных свищей. Хроническое воспаление может вызвать стриктуры – рубцовые сужения прямой кишки.
Если инфекция распространяется через анальные железы на параректальную клетчатку, возникает парапроктит.
Диагностика
В ходе сбора анамнеза (опроса больного) врач выделяет характерные жалобы. При осмотре он может обнаружить мацерацию, покраснение, отечность в области заднего прохода. Пальцевое исследование прямой кишки удается не всегда из-за сильной болезненности, но врач как минимум может выявить недостаточность сфинктера и рубцовые изменения в прямой кишке.
Окончательный диагноз помогает поставить эндоскопическое исследование – ректороманоскопия. Если необходимо, во время эндоскопии берут биопсию – кусочки тканей для гистологического исследования (под микроскопом).
Чтобы выяснить общее состояние пациента, берут клинический анализ крови, мочи, кала, при необходимости – биохимические исследования.
Лечение проктита
Назначают щадящую диету, без грубой клетчатки, специй, алкоголя. В тяжелых случаях больного перестают кормить через рот, назначая парентеральное (внутривенное) питание специальными растворами.
При необходимости рекомендуют антибактериальные препараты, антигельминтные и антипаразитарные средства. Обезболивающие и спазмолитики могут назначаться как в виде таблеток, так и местно (ректальные свечи, суспензии, микроклизмы).
При лучевых проктитах для уменьшения воспаления применяют глюкокортикоиды и препараты 5–аминосалициловой кислоты (будесонид, месалазин). Если проктит вызван аутоиммунной патологией, начинают лечение основного заболевания. Чтобы уменьшить воспаление и ускорить восстановление слизистой, рекомендуют гастроэнтеропротекторы (ребамипид).
При развитии осложнений необходимо хирургическое лечение.
Прогнозы после проктита и профилактика заболевания
Острый неосложненный проктит обычно излечим. При адекватно подобранной терапии и соблюдении рекомендаций врача наступает полное выздоровление. Прогноз при хроническом проктите, вызванным другими заболеваниями, зависит от основной патологии.
При возникновении осложнений прогноз ухудшается. Специфической профилактики проктита не существует.