Запор, в научном сообществе известный под термином «обстипация» — деликатное состояние, знакомое почти каждому. Проблемы с дефекацией связаны с замедлением работы кишечника и могут развиваться как по физиологическим причинам, которые нормальны для организма, так и при различных заболеваниях.
Выясним, почему возникает запор, какие симптомы характерны для этого состояния, чем оно опасно для взрослых и детей, а также расскажем, как наладить стул.
Распространённость и классификация
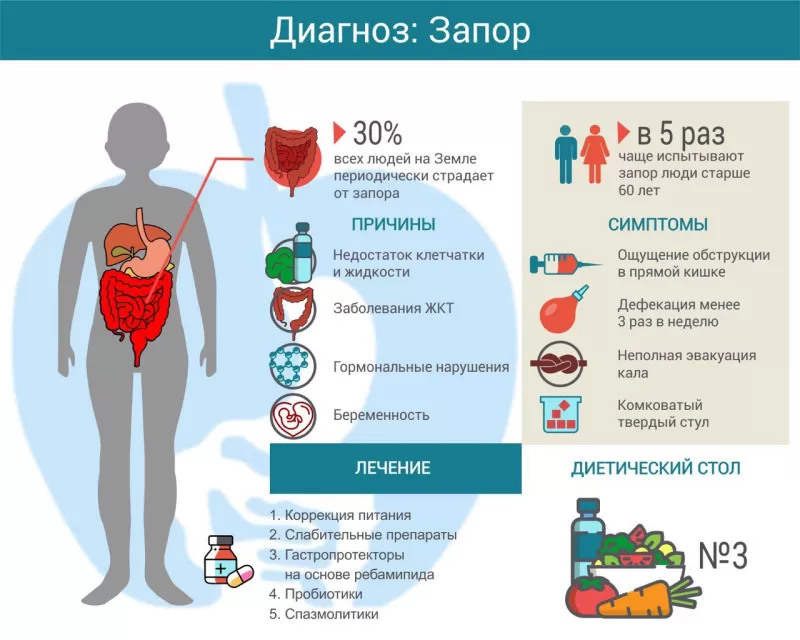
Согласно статистике, до 30 % населения планеты имеет проблемы с опорожнением кишечника. Состояние знакомо людям всех возрастов, в том числе детям, но особенно характерно для пожилых. Это связано с недостатком пищеварительных ферментов и замедленной работой кишечника. Женщины сталкиваются с запорами примерно на 5 % чаще, чем мужчины.
Все запоры принято делить на временные и хронические. Временная патология беспокоит человека в течение нескольких дней, после чего частота дефекации и консистенция стула возвращаются к норме. Хроническим называют запор, длящийся более трёх месяцев.
Также выделяют ситуационный запор. Так называют состояние, вызванное посменной работой, длительным постельным режимом, психоэмоциональным стрессом и другими факторами.
Причины
Временный запор может возникать при кратковременных нарушениях питания, нехватке физической нагрузки или стрессе, в том числе положительном. Например, проблемы с опорожнением кишечника часто встречаются у путешественников: это связано со сменой обстановки и рациона. Также временные нарушения процесса дефекации могут развиваться при простудных заболеваниях, сопровождающихся повышением температуры.
Возможные причины хронического запора:
- постоянный несбалансированный рацион, в котором не хватает клетчатки и жидкости, но много углеводов и животных жиров;
- сидячий образ жизни, сопровождающийся полным отсутствием спортивных нагрузок;
- частое подавление позывов к опорожнению кишечника;
- приём лекарственных средств, приводящих к проблемам с дефекацией: антидепрессантов, диуретиков, антихолинергических препаратов, некоторых разновидностей обезболивающих;
- патологии желудочно-кишечного тракта: врожденные аномалии, синдром раздражённого кишечника, полипы, свищи, трещины или язвы слизистой кишечника;
- онкологические заболевания: рак толстой или прямой кишки, опухоль спинного мозга;
- эндокринные болезни: гипотиреоз (недостаточная выработка гормонов щитовидной железы), сахарный диабет, ожирение, патологии надпочечников;
- неврологические заболевания: болезнь Паркинсона, рассеянный склероз, нарушение мозгового кровообращения;
- психические отклонения: тревожное расстройство, анорексия.
У женщин хронический запор может сопровождать беременность. Это связано с изменением гормонального фона, а также с давлением матки на кишечник.
Симптомы
Нормальная частота опорожнения кишечника — от 3-х раз в сутки до 3-х раз в неделю. Если дефекация происходит реже, можно говорить о запоре.
Другие симптомы, позволяющие понять, что у вас есть проблемы с дефекацией:
- стул имеет комкообразную твёрдую консистенцию, что вызвано длительным пребыванием в кишечнике;
- в процессе дефекации приходится прилагать усилия, тужиться;
- после завершения процесса не появляется ощущение полного опорожнения кишечника.
Иногда запор может сопровождаться болью в заднем проходе и кровотечением после дефекации. Такая симптоматика может быть вызвана слишком твёрдыми и крупными каловыми массами, которые приводят к появлению анальной трещины.
Диагностика
Чтобы установить диагноз, врачу-гастроэнтерологу необходимо собрать информацию о частоте и консистенции стула, а также о прочих симптомах: болезненных ощущениях, затруднениях при опорожнении кишечника, кровотечении. Далее доктор проводит пальпацию и перкуссию, которые позволяют выявить застой каловых масс.
После общего осмотра могут быть назначены следующие исследования:
- различные анализы крови: общий, печёночные пробы, исследование гормонов щитовидной железы;
- копрограмма (анализ кала);
- ультразвуковое исследование органов брюшной полости;
- колоноскопия.
Диагностика необходима для того, чтобы выяснить, нет ли у человека заболевания, которое приводит к запору. По результатам обследования доктор назначает соответствующую терапию.
Лечение
Коррекция запора может быть немедикаментозной или лекарственной. По возможности предпочтение отдают первому варианту: в большинстве случаев нормализация образа жизни даёт устойчивые результаты, не оказывая негативного влияния на организм.
Рассмотрим обе стратегии лечения подробнее.
Немедикаментозные меры
Главное, что нужно сделать для избавления от запора — скорректировать питание. Необходимо ограничить употребление продуктов, которые замедляют работу кишечника: крепкого чая, какао, красного вина, картофеля, риса, манной крупы, фаст-фуда и сладостей. Вместо них нужно отдавать предпочтение блюдам с высоким содержанием клетчатки: свежим фруктам и овощам, морской капусте, кисломолочным продуктам, крупам. Кроме того, пациентам с запором помогают первые блюда.
Другая важная мера — нормализация образа жизни. Старайтесь больше двигаться, занимайтесь приятными для вас видами спорта, спите не менее 8 часов в сутки, ешьте примерно в одно и то же время.
Третье, на что нужно обратить внимание — достаточное потребление жидкости. Постарайтесь выпивать не менее 1,5 литров чистой питьевой воды в сутки. Также полезно пить некрепкий чай, компоты из ягод и фруктов, кефир и ряженку, питьевые йогурты.
Другие рекомендации, которые помогут справиться с запором:
- выпивайте стакан тёплой воды сразу после пробуждения;
- начинайте утро с чашечки кофе, чтобы усилить кишечную перистальтику, но не натощак;
- добавляйте в блюда пищевую клетчатку (отруби, псиллиум, семена льна) и обильно запивайте её водой;
- ешьте сухофрукты, свежие сливы и квашеную капусту;
- гуляйте или устраивайте получасовые пробежки по утрам;
- сразу после того, как проснётесь, делайте массаж живота: поглаживайте его по часовой стрелке, начиная с правой подвздошной области;
- вырабатывайте условный рефлекс для опорожнения кишечника: садитесь на унитаз в одно и то же время по 10–15 минут, чтобы приучить организм к регулярной дефекации.
Эти меры не всегда дают быстрый эффект, но при систематическом применении они помогают справиться с нарушением дефекации.
Лекарственная терапия
Если немедикаментозное лечение не помогает, на помощь приходят лекарства.
При запоре могут назначать разные варианты слабительных средств: раздражающие слизистую, усиливающие моторику кишечника, смягчающие стул. Препараты выпускают в различных формах: существуют таблетки, капли, сиропы, ректальные суппозитории, микроклизмы. Выбор конкретного лекарственного средства зависит от показаний, сопутствующего анамнеза и желаемого эффекта.
Если запор вызван первичным заболеванием, лечение выстраивают вокруг него. Чтобы проблема с дефекацией разрешилась, нужно вылечить или взять под контроль патологию-причину.
Профилактика запора
Предупредить появление запоров поможет соблюдение несложных правил:
- идите в туалет при появлении первых позывов на дефекацию;
- пейте не менее 1,5 литров жидкости в сутки;
- будьте физически активным;
- ешьте медленно, тщательно пережёвывайте пищу;
- употребляйте больше клетчатки;
- старайтесь не вовлекаться в стрессовые ситуации, осознанно избегайте их;
- регулярно проходите медицинские обследования.
Прогноз при запоре, как правило, благоприятный. Обычно коррекция диеты и образа жизни приводит к нормализации опорожнения кишечника в течение нескольких недель. При наличии серьёзных заболеваний кишечника может потребоваться более длительное лечение.
Источники:
- Ивашкин В. Т., Лапина Т. Л. Гастроэнтерология. Национальное руководство. Краткое издание // Москва, ГЭОТАР-Медиа. — 2018;
- Лазебник Л. Б., Туркина С. В., Голованова Е. В., Ардатская М. Д., Остроумова О. Д., Комиссаренко И. А., Корочанская Н. В., Козлова И. В., Успенский Ю. П., Фоминых Ю. А., Левченко С. В., Лоранская И. Д., Ткаченко Е. И., Ситкин С. И., Бакулин И. Г., Бакулина Н. В., Шемеровский К. А. Запоры у взрослых // Экспериментальная и клиническая гастроэнтерология. — 2020. — № 175 (3). — С. 10–33;
- Полищук А. Р., Эрдес С. И., Мацукатова Б. О. Запоры у детей // Вопросы современной педиатрии. — 2012. — С. 112–115.