Ахалазия − хроническое заболевание пищевода, при котором возникают трудности с глотанием. Другие типичные симптомы: отрыжка после еды, боль за грудиной, потеря веса и неприятный запах изо рта. При отсутствии лечения ахалазия приводит к серьезным осложнениям. Разработаны современные методы хирургической, в том числе малоинвазивной коррекции данной патологии.
Определение и распространенность
Во время глотания сократительные движения пищевода точно синхронизированы с расслаблением и открытием нижнего пищеводного сфинктера. Это позволяет волнообразно перемещать еду в желудок. При ахалазии перистальтические волны пищевода не скоординированы с работой сфинктера. Последний испытывает постоянный спазм (аchalasis − отсутствие расслабления), поэтому он не в состоянии полноценно расширяться и пропускать пищу.
Как следствие, пищевые массы нормально не транспортируются в желудок и скапливаются перед постоянно напряженной кардией (так ещё называют нижний пищеводный сфинктер). Это вызывает типичные симптомы ахалазии: дисфагию (нарушение глотания) и отрыжку непереваренной пищей.
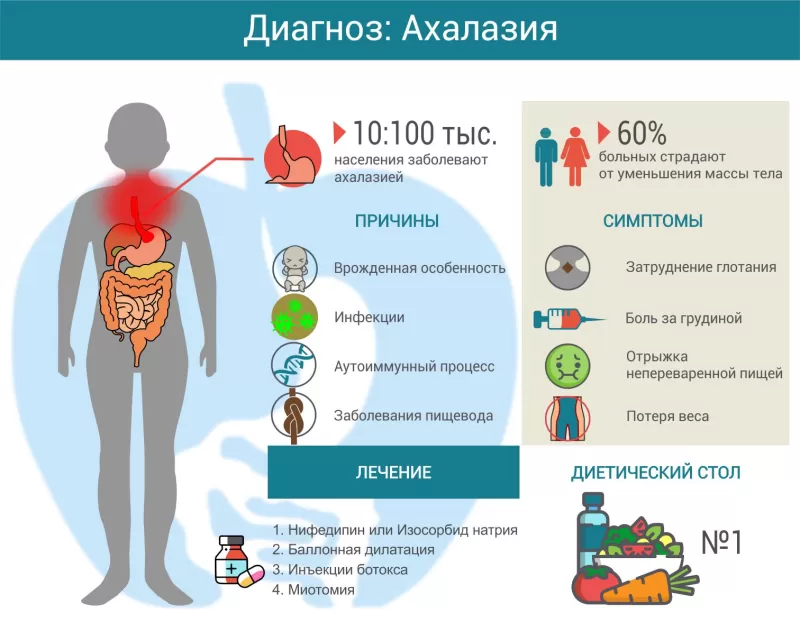
Ахалазия относится к относительно редким патологиям. По статистике она диагностируется у 10 человек из 100 тысяч. В основном это пациенты среднего возраста 30–50 лет. Иногда заболевают дети, подростки и пожилые люди. В детском возрасте данная патология обычно связана с так называемым тройным синдромом (ААА).
Причины
Специалисты различают два вида ахалазии:
- первичную;
- вторичную.
При первичной форме не удается выявить каких-либо четких причин заболевания. Она является более распространенным вариантом. Нарушение перистальтики развивается из-за поражения ауэрбахова сплетения − тонкой сети нервов в мышечной стенке пищевода, желудка и кишечника. Есть мнение, что этот процесс запускают аутоиммунные нарушения в организме.
Вторичная ахалазия возникает на фоне других патологий, например, рака пищевода или болезни Шагаса. Эти заболевания повреждают нервные волокна пищевода, из-за чего нарушается его сократительная способность. При вторичной ахалазии трудности с глотанием прогрессируют гораздо быстрее, чем при первичной форме.
Симптомы
Типичные для ахалазии симптомы:
- затруднение глотания (дисфагия);
- отрыжка непереваренной пищей (регургитация);
- боль за грудиной;
- потеря веса;
- неприятный запах изо рта.
На ранней стадии заболевания симптомы незначительны и возникают периодически. Появляются проблемы с проглатыванием твердой пищи, она как будто «застревает в горле». Иногда это сопровождается чувством давления в грудной клетке.
На поздних стадиях с трудом проходит даже жидкая пища. Возникает отрыжка непереваренной едой, особенно когда человек находится в положении лежа. В последнем случае возможно попадание пищевых масс в трахею, что провоцирует приступы кашля в ночное время.
Нарушение питания приводит к потере веса, это значительно снижает физическую активность и работоспособность. При первичной ахалазии масса тела медленно снижается в течение нескольких месяцев или лет. Обычно потеря веса не превышает десяти процентов от первоначальной цифры. При вторичной форме масса тела уменьшается более быстро, часто в течение 1–2 месяцев.
Диагностика
Заподозрить ахалазию можно по типичным симптомам, таким как нарушение глотания или отрыжка непереваренной пищей. После анализа жалоб и общего осмотра врач назначит дополнительные исследования:
- фиброэзофагогастроскопию;
- рентгенографию пищевода с контрастированием;
- манометрию.
Эндоскопическое исследование (фиброэзофагоскопия) необходимо для исключения других заболеваний желудочно-кишечного тракта (воспаление, язвы, рак). Рентгенография и манометрия позволяют оценить сократительную способность пищевода и кардиального сфинктера.
Лечение
Существуют различные способы облегчения симптомов ахалазии – медикаментозные и хирургические. Основная цель терапии – снизить чрезмерное напряжение нижнего пищеводного сфинктера.
Медикаменты
Лекарства помогают примерно десяти процентам пациентов. Обычно их принимают за 30 минут до еды. Используют две группы препаратов:
- блокаторы кальциевых каналов (Нифедипин);
- нитраты (Изосорбида мононитрат).
Следует помнить, что при длительном лечении эффективность лекарств снижается. В последующем могут потребоваться другие манипуляции, в том числе хирургические.
Также для лечения ахалазии пищевода применяют прокинетики (итомед) и седативные средства.
Баллонная дилатация
Эта нехирургическая процедура позволяет немного расширить место, где пищевод переходит в желудок. Врач проталкивает гибкую трубку через рот пациента, у входа в желудок на ее конце надувается небольшой шарик. Последний и растягивает стеноз.
Процедура эффективна в 60% случаев. Однако половине пациентов ее приходится повторять через несколько лет.
Инъекция ботокса
Ботулинический токсин является ядом, который блокирует нервную передачу в области пищеводного сфинктера. Процедура уменьшает симптомы у 90% пациентов.
Препарат вводят в область сфинктера во время эзофагоскопии. Иногда симптомы ахалазии появляются снова через несколько месяцев.
Операция (миотомия)
Хирургические вмешательства в основном проводят молодым пациентам. Во время операции рассекают пищеводный сфинктер без повреждения слизистой оболочки. Для этого делают разрез на грудной клетке (трансторакальный доступ) или в верхней части живота (трансабдоминальный доступ).
Миотомия − очень эффективный метод лечения ахалазии. Однако, как и любая другая операция, несет в себе определенные риски.
РОЕМ
Разработана новая методика оперативного лечения ахалазии – РОЕМ (пероральная эндоскопическая миотомия). В этом случае в просвет пищевода вводят гибкий эндоскоп и с помощью прикрепленных к нему инструментов делают надрез слизистой на 10-12 см выше сфинктера. Затем создают тоннель в подслизистом слое в направлении пищеводно-желудочного перехода. На последнем этапе рассекают мышечные волокна сфинктера, а разрез на слизистой клипируют.
Процедура технически очень сложная, поэтому РОЕМ выполняют только в специализированных клиниках. Доказана ее безопасность и эффективность, после операции симптомы практически полностью исчезают.
Прогноз и профилактика
Ахалазия − это прогрессирующее заболевание. Со временем симптомы усиливаются и могут возникать осложнения. При отсутствии лечения просвет пищевода значительно увеличивается, развивается так называемый мегаэзофагус. Пища уже не может попасть в желудок, поэтому необходимо экстренное медицинское вмешательство. Другие осложнения ахалазии: эзофагит (воспаление пищевода), аспирационная пневмония, ночной кашель.
У пациентов с ахалазией риск развития злокачественной опухоли пищевода в 30 раз выше, чем у здоровых людей. Постоянное раздражение слизистой оболочки стимулирует процесс деления клеток, что увеличивает вероятность их дегенерации. Поэтому людям с ахалазией необходимы контрольные обследования для исключения злокачественного перерождения. Кроме того, следует уделить отдельное внимание восстановлению слизистой оболочки желудочно-кишечного тракта. В этом помогут гастропротекторы с содержанием ребамипида.
Специфической профилактики ахалазии не существует. Необходимо придерживаться здорового образа жизни, следить за питанием, своевременно лечить заболевания желудочно-кишечного тракта.