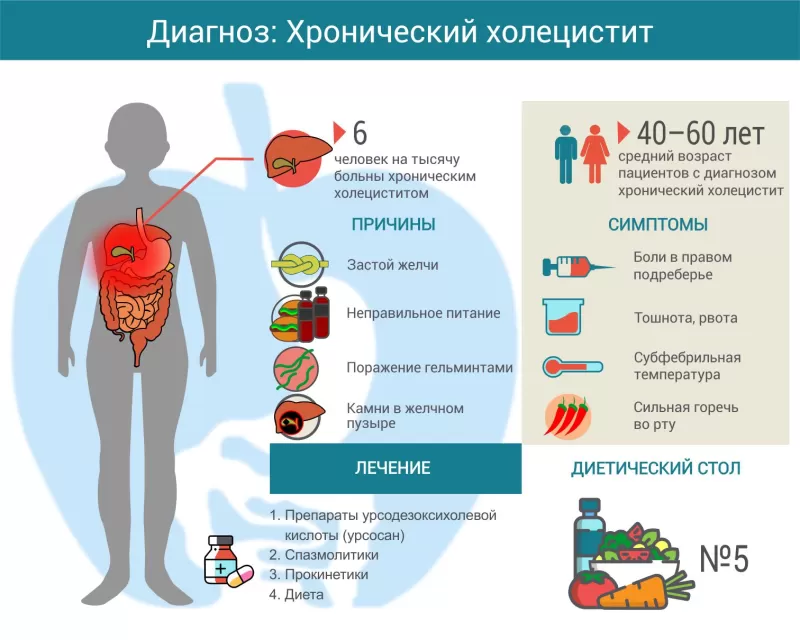
Хронический холецистит — воспаление желчного пузыря, при котором нарушается тонус и моторная функция (сократительная активность) органа. Болезнь встречается у 6–7 человек из тысячи1, женщины страдают в 3–4 раза чаще мужчин. Основной возраст пациентов 40–60 лет.
Классификация
По происхождению хронический холецистит может быть калькулезным и бескаменным. По течению — латентным (без клинических симптомов), редко рецидивирующим (приступы реже раза в год) и часто рецидивирующим (приступы 2 раза в год и чаще).
По клиническим проявлениям выделяют:
- торпидную форму;
- болевую приступообразную форму.
По тяжести хронический холецистит может быть легким, средней тяжести и тяжелым, с наличием осложнений или без них.
Причины возникновения
Хронический холецистит связан с попаданием микробов в ткани желчного пузыря. Микроорганизмы могут попасть в них с током крови, лимфы или из полости кишечника по желчевыводящим путям.
Предрасполагают к воспалению следующие факторы:
- застой желчи в пузыре;
- дискинезия желчевыводящих путей;
- патологии развития: сужения и перегибы желчевыводящих протоков;
- нарушение нормальной моторики пузыря и протоков из-за нервных или эндокринных нарушений, заболеваний ЖКТ;
- нерациональное питание, редкие приемы пищи;
- заброс панкреатического секрета в желчные протоки;
- диспепсия;
- метеоризм;
- лямблиоз, описторхоз, аскаридоз.
В англоязычной литературе предрасполагающие факторы описывают как «Правило 5F»:
- женщина (Female),
- сорок лет и старше (Forty);
- индекс массы тела выше 30 (Fat);
- неоднократные беременности (Fertile);
- метеоризм (Flatulent).
Попав в желчный пузырь, микробы размножаются, вызывая воспаление. Меняется двигательная активность желчного пузыря. Трансформируется его стенка: появляются разрастания соединительной ткани (проще говоря, рубцы, вызванные хроническим воспалением). Если патологический процесс переходит на наружную оболочку пузыря, орган может срастаться с соседними органами.
В зависимости от микробной флоры воспаление может быть катаральным (без выделения гноя) или гнойным, вплоть до флегмоны (гнойного расплавления) тканей. В редких случаях возможна гангрена желчного пузыря. Чаще всего причиной воспаления становятся: кишечная палочка, стафилококк, стрептококк, энтерококк, вирусы парентеральных гепатитов (В и С).
Симптомы
Типичный портрет пациента (чаще — пациентки) соответствует описанному выше правилу «5F». В зависимости от формы проявления заболевания будут различаться и симптомы.
При торпидной форме болезнь дает о себе знать редкими, непродолжительными и малоинтенсивными приступами тупой боли в правом подреберье, которые могут сопровождаться горечью во рту, отрыжкой горьким, реже — тошнотой и рвотой. Между приступами может проходить несколько лет, в течение которых жалобы полностью отсутствуют.
При болевой приступообразной форме боль — основное проявление болезни — может сохраняться и в промежутках между обострениями. Характер симптома бывает разным: тупая, ноющая или, наоборот, острая, жгучая, нестерпимая. Обычно возникает через 1,5–2 часа после еды, часто бывает связана с погрешностями в питании, физическим или эмоциональным напряжением. У женщин приступ может появиться в предменструальный период.
Боль быстро усиливается, доходя до максимума за 5–30 минут, после чего может длиться до 8–12 часов. Если боль сохраняется дольше, она может снова усилиться и это состояние рассматривается уже как острый холецистит.
Кроме боли, пациенты жалуются на озноб, подъем температуры (не выше 38 градусов), тошноту и рвоту, легче после которых не становится. Во время приступа могут пожелтеть склеры (белая оболочка глаза), слизистые. До и после приступа может измениться характер стула (запоры или поносы).
У пожилых людей из-за сильных болей могут появиться признаки сердечно-сосудистой недостаточности: резко снижается АД, холодеют конечности, синеют губы и мочки ушей.
Возможны и атипические клинические формы хронического холецистита:
- кардиалгическая — тупые боли за грудиной, в области сердца, возникают после еды в положении лежа (истинная стенокардия обычно связана с физической нагрузкой);
- эзофагалгическая — проявляется устойчивой изжогой после обильной жирной пищи;
- кишечная — боли возникают по всему животу и сопровождаются запорами.
Диагностика хронического холецистита
Диагностика основана на характерных жалобах. Прощупав живот, врач отмечает болезненность в правом подреберье и проекции желчного пузыря.
В клиническом анализе крови обычно характерных изменений нет, но на пике приступа могут появиться признаки воспаления: увеличение количества лейкоцитов, рост СОЭ. В биохимических анализах крови можно увидеть признаки застоя желчи: повышенные уровни билирубина и холестерина.
Основной метод выявления хронического холецистита — ультразвуковое исследование печени и желчного пузыря, во время которого обнаруживают характерные признаки воспаления: утолщенную неоднородную стенку, неравномерную по плотности желчь, деформированный пузырь. Подобную же картину дает КТ или МРТ, но это дорогие исследования, поэтому в российских условиях их назначают редко.
Для изучения свойств желчи необходимо дуоденальное зондирование. О воспалительном процессе свидетельствует муть, хлопья в средней порции желчи. По возможности такую желчь высевают на питательные среды, чтобы выявить конкретный возбудитель и протестировать его на чувствительность к антибиотикам. Осмотр желчи под микроскопом может выявить паразитов (лямблии), но этот метод не всегда эффективен.
Чтобы исключить паразитарную природу заболевания, назначают анализ кала на яйца глистов, иммуноферментные анализы крови на выявление описторхов, лямблий, токсакар, аскарид.
Лечение
Прежде всего назначают диету: стол №5 по Певзнеру.
Если в желчном пузыре нет камней и имеются признаки бактериального воспаления, назначают антибиотики, курс лечения продолжается не менее 8 дней.
Чтобы уменьшить боли, рекомендуются спазмолитики (дротаверин, мебеверин, гимекромон, гиосцина бутилбромид). Чтобы уменьшить тошноту и рвоту, назначают нормокинетики (домперидон, тримебутин). Для восстановления оттока и свойств желчи врачи назначают препараты урсодезоксихолевой кислоты (урсосан).
Если причина холецистита — камни в желчном пузыре, после стихания обострения необходима плановая операция по удалению желчного пузыря.
Прогноз и профилактика
Прогноз при хроническом холецистите в целом благоприятен, если не разовьется флегмонозное или гангренозное осложнение. Тем не менее, болезнь сильно ухудшает качество жизни пациента.
Профилактика холецистита может быть первичной и вторичной. Первичная профилактика состоит в здоровом образе жизни, правильном питании и своевременном лечении заболеваний желудочно-кишечного тракта. Вторичная профилактика, то есть предупреждение обострений холецистита, состоит в соблюдении назначенной диеты, избегании как гиподинамии, так и чрезмерной физической нагрузки, стрессов.
[1] Змачинская, И. М. Хронический холецистит : учеб.-метод. пособие Минск, 2017.