Ротавирусный гастроэнтерит — острое инфекционное заболевание с фекально-оральным механизмом передачи. Это означает, что человек заражается, проглотив микроскопические частицы выделений больного, попавшие из воды, с бытовых предметов, игрушек при несоблюдении правил личной гигиены. Именно поэтому ротавирус большей частью — детская инфекция, его вспышки часто происходят в организованных детских коллективах (детский сад, детский лагерь и т. д.), а также нередки в курортных отелях с бассейнами. Особенно активно выделение вируса с фекалиями происходит на 3–5 день болезни.
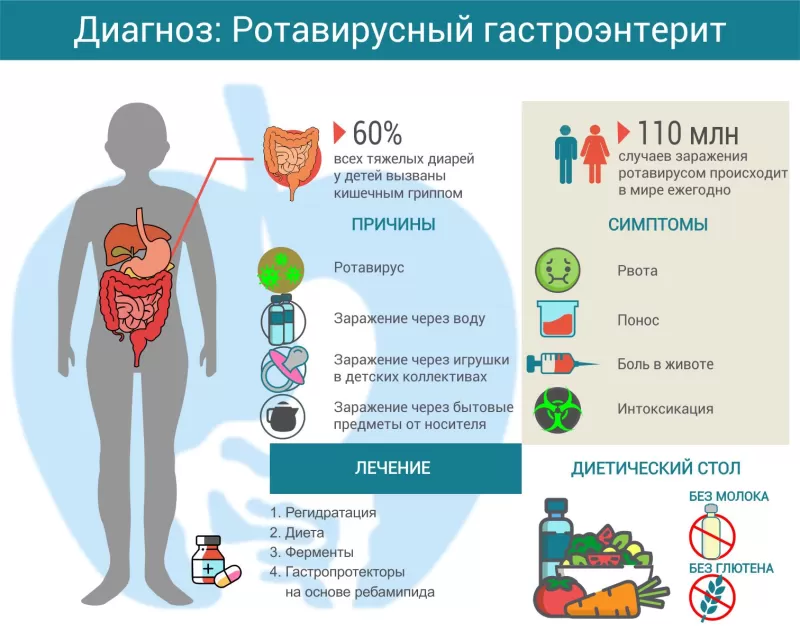
Каждый год в мире случается более 110 млн заражений ротавирусным гастроэнтеритом [1] или, как его еще называют, кишечным гриппом. По данным ВОЗ, это причина до 60% случаев острой тяжелой диареи (поноса) у детей до 5 лет [2].
Классификация ротавирусной инфекции
По клиническим проявлениям выделяют:
- типичные формы — собственно, ротавирусный гастроэнтерит;
- атипичные формы — стертые, бессимптомные;
- вирусоносительство.
По тяжести течения:
- легкая форма (диарея до 4–5 раз в сутки);
- среднетяжелая (диарея до 18 раз в сутки);
- тяжелая (диарея до 20 раз в сутки).
По продолжительности болезни:
- острое течение (до 1 месяца);
- затяжное течение (до 3 месяцев);
- хроническое течение (более 3 месяцев).
Причины ротавирусного гастроэнтерита
Причина болезни — ротавирус. Всего выделяют более 40 вариантов ротавируса, из которых заболевание у человека вызывают около 20. Поэтому ротавирусной инфекцией можно болеть несколько раз в жизни, несмотря на то, что перенесенное заболевание формирует стойкий иммунитет (но только к конкретном варианту вируса).
Вирус устойчив во внешней среде, сохраняясь на обычных предметах до месяца. Он не погибает при обычном хлорировании воды и может сохраняться в водопроводной воде до 60 дней. Под действием ультрафиолетового излучения ротавирус погибает в течение 15 минут. Также он разрушается в растворах поверхностно-активных веществ (стиральные порошки, средства для мытья посуды и т. д.).
Вирус внедряется в клетки слизистой оболочки кишечника и размножается внутри них, что приводит к гибели энтероцитов. Выделившиеся при этом биологически активные вещества нарушают нормальную работу слизистой оболочки кишечника. Скопившиеся в просвете кишки недопереваренные продукты, особенно углеводы, обладают высокой осмотической активностью, проще говоря — способностью «вытягивать» воду. В итоге в кишечнике собираются вода и электролиты, что вызывает раздражение рецепторов кишечной стенки и мощное усиление моторной активности (чтобы эвакуировать все «лишнее»). Из-за этого начинаются рвота и понос.
На фоне потери большого количества жидкости и минералов развивается обезвоживание. Снижается объем циркулирующей крови, из-за чего нарушается нормальное кровоснабжение жизненно важных органов — почек, сердца, головного мозга. Именно обезвоживанием и вызванной им полиорганной недостаточностью — «отказом» жизненно важных органов — и опасен ротавирусный гастроэнтерит. Обезвоживание становится причиной большей части летальных исходов.
Симптомы ротавирусного гастроэнтерита
Инкубационный период ротавирусной инфекции обычно продолжается 2–3 дня после контакта с больным, но может затянуться до 5 суток или сократиться до нескольких часов. В это время вирус размножается в организме, но еще никак не проявляет себя, не выделяется с фекалиями.
Первым проявлением ротавирусного гастроэнтерита обычно становится рвота, как правило, однократная, но иногда она может повторяться несколько раз в течение первых суток.
Почти одновременно с рвотой начинается обильная диарея. Стул пенистый, жидкий, зловонный, золотисто-желтого цвета. Частота дефекации зависит от тяжести болезни. Кроме этого, пациент жалуется на спазмообразные боли в животе, вздутие, урчание.
Из внекишечных проявлений нужно отметить головную боль, общую слабость, потливость, головокружение и другие проявления интоксикации продуктами жизнедеятельности вируса, попавшими в кровь. У детей может подняться температура, у взрослых это случается примерно в 30% случаев и температура обычно не превышает 38 градусов[3].
По мере развития обезвоживания температура падает, кожа и слизистые оболочки становятся сухими, холодными. У грудных детей начинает западать родничок. Характерен «плач без слез», так как из-за недостатка жидкости в организме слеза не формируется. Если и на этом этапе не восполнить дефицит жидкости в организме, резко падает артериальное давление, а пульс, наоборот, повышается. Прекращает выделяться моча. Сознание становится спутанным, вплоть до сопора (оглушения) и комы.
Диагностика ротавирусного гастроэнтерита
Обычно для диагностики бывает достаточно характерных жалоб в сочетании с типичным видом каловых масс. Прощупав живот, врач может обнаружить болезненность, вздутие, урчание.
В исследовательских целях может быть рекомендован анализ кала на антигены ротавируса, но на практике его используют редко.
Лечение ротавирусного гастроэнтерита
В лечении болезни главное — предупредить обезвоживание, тогда с вирусом организм справится сам. Существуют специальные растворы для регидратации: Регидрон, Хумана Электролит, Нормогидрон и другие. Эти средства продаются в аптеках без рецепта. Их нужно развести в кипяченой воде по инструкции и давать пить больному. Чтобы не спровоцировать рвоту обильным питьем, поить надо понемногу (детей — буквально по несколько чайных ложечек), но часто – каждые 5–10 минут.
Интенсивность регидратации зависит от частоты дефекации. Критерий нормального количества жидкости в организме — сохранение мочеиспускания. Если пациент не мочится несколько часов, нужно увеличить объем регидратации.
Если по каким-то причинам аптечные препараты для регидратации недоступны, раствор электролитов можно сделать самостоятельно, добавив в литр кипяченой воды чайную ложку соли и столовую ложку сахара. В англоязычной литературе также нередко рекомендуют использовать для регидратации напитки типа «Кока-колы» или «Пепси-колы» (обязательно с сахаром, а не с сахарозаменителями), но у отечественных специалистов такой подход обычно не встречает понимания.
В тяжелых случаях, при обильном поносе и рвоте может быть необходимо восстановление объема жидкости с помощью внутривенных «капельниц». Поэтому маленьких детей с ротавирусным гастроэнтеритом обычно рекомендуют госпитализировать.
Поскольку при ротавирусном гастроэнтерите нарушается переваривание лактозы и часто появляется непереносимость глютена, из питания временно рекомендуют исключить молоко и молочные продукты, хлеб, макароны, продукты из теста. Еда должна быть протертой или полужидкой, теплой, не горячей и не холодной. Грудным детям нужно чаще давать грудь (но это не заменяет отпаивания). Однако если у больного нет аппетита, кормить насильно не нужно.
По мере стихания симптомов инфекции и восстановления аппетита можно постепенно расширять диету, переходя к обычному рациону.
На 3–4 день болезни врачи могут назначить ферментные препараты (Мезим, Креон), так как после ротавируса нередко нарушается и переваривание жиров. После стихания острого процесса в составе комплексной терапии возможно назначение гастропротекторов (ребагит), способствующих восстановлению нормальной структуры слизистой оболочки тонкого кишечника.
Прогноз и профилактика ротавирусного гастроэнтерита
Как правило, прогноз при ротавирусном гастроэнтерите благоприятный. Летальный исход возможен, но, по данным ВОЗ, для развитых стран не характерен. Так обычно происходит при позднем обращении к врачу на фоне низкой медицинской грамотности населения и невысокого уровня медицины в целом.
Для профилактики ротавирусного гастроэнтерита существует вакцина, которая защищает от самых распространенных типов ротавируса. Ее принимают через рот трехкратно с интервалом в 4 недели.
[1] Ассоциация онкологов России. Российское общество клинических онкологов. Рак печени. Клинические рекомендации. 2018 год.
[2] Ассоциация онкологов России. Российское общество клинических онкологов. Рак печени. Клинические рекомендации. 2018 год.
[3] Ассоциация онкологов России. Российское общество клинических онкологов. Рак печени. Клинические рекомендации. 2018 год.